インプラント治療の基礎知識
インプラント治療とは?
歯科治療におけるインプラント治療とはどんなものかおわかりでしょうか?
たまに、「私はインプラントが入っている」とか「インプラント治療をした」といわれる方にインプラント治療がされていなかったり、することがあります。
一般的な方と歯科の業界人とにギャップがあるのか、一般の方の歯科知識があまりに不足していて、インプラントそのものが理解されていないのか?
日常生活に歯のことを考える時間も一般の方にはあまりないでしょうし、仕方ないことかもしれませんが、インターネット社会の今は、検索すれば、なんでも検索できる時代になったことですし、身体の一部である歯やその他の口腔組織についても関心を持っていただき、インプラント治療をしっかり理解していただき、なるべくならインプラント治療にならないようにするにはどうするか?という発展的な思考のもと、健康な口腔組織を持つことで、健康な身体を末永く維持できる一助になれば幸いです。
インプラント治療方法について
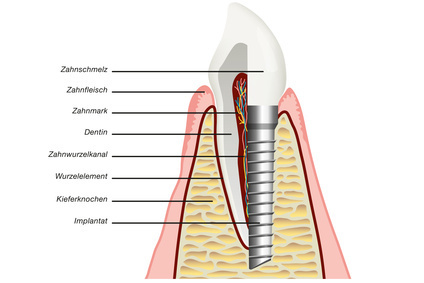
インプラント治療とは、お口の中の顎の歯の無いところの骨に人工物を埋め込みそこに歯を再生させる治療方法です。
歯科医学では、生涯に乳歯1回、永久歯が1回生えてくるだけで、永久歯を失うと2度と歯は生えてくることはありません。そこに、チタンという金属を埋入し骨と癒着させることで、その上に人工歯をつくることが可能となったのです。
人工歯は従来の方法として幅広く普及しており、被せ物として、自分の歯に被せる差し歯と呼ばれるもので、オーダーメイドで歯科技工士により製作してもらうという行為はインプラント治療でも変わりはありません。
そのため、たまに差し歯の事をインプラント治療を行ったと表現される患者さんがおられるのだと思います。イメージ的にはかぶるので、気持ちは分かる気がします。
チタンの表面にHAコーティングされたものとチタンそのもののものと2種類でほとんど占められますが、将来的には、ジルコニア製のインプラントフィクスチャ―が出てくる可能性がありますが、埋め込まないといけないという意味合いでは同じなので、当分画期的な進化はなさそうです。
インプラントフィクスチャ―の埋入には、歯肉に穴をあけ、骨にも穴をあけることで、チタン製のボルトのようなねじのような金属を埋入することが必要となります。
骨は硬かったり、柔らかめだったりと場所により硬さが違うこともありますが、個人差や年齢によっても違いが出てくることや、タバコや糖尿病などの影響を強く受けてしまうため、骨だけが丈夫でもダメですし、粘膜も硬い部分が多いところと柔らかい粘膜しかない部分などもあり、ただボルトを骨にねじ込む治療ですが、突き詰めると大変奥深い治療であるといえます。
しかし、インプラント手術は、ミクロン単位での行為ではなく、ミリ単位の歯科治療であり、精密歯科治療とは、奥深いの意味合いは大変異なるものともいえます。
歯の治療は硬組織と向き合う治療であるため、ミクロン単位の操作となりますが、インプラントフィクスチャ―をミクロン単位で埋入するということはないのです。
ゲージもミリ単位ですし、ドリルやインプラントフィクスチャ―の長さや幅などもすべてミリ単位となっています。
しかし、既成品として作り込まれたパーツの集合体であるため、一つ一つの遊び(誤差)は少なく、パーツ自体は、精密歯科治療のレベルではどうにもできないくらいの、ミクロン単位の精度で作り込まれています。
なぜ、インプラント治療がいいの?

インプラント治療は、歯を失った、歯の無いところの骨に埋入していきます。
インプラント治療を選択しなかった場合には、取り外しの義歯か、ブリッジが出来る場合はブリッジとなりますが、どちらも歯を失っている部位にかかる力をかわすことはできても、歯が減っていることに変わりはなく、受け止める歯の力は減っていってしまいます。
特に隣在歯(隣の歯)が全く傷んでいない健康な歯の場合にブリッジを行わないといけない場合は、歯を大量に削合する必要が出てしまい、人工物によりカバーする範囲が増してしまいます。
それに比べ、インプラントは、骨に埋入しそこから立ち上がるため、新たな永久歯が生えてきたような状態を作ることができることがメリットとなります。
取り外しの義歯は、粘膜にのせるだけなので、日々の柔らかい粘膜の浮き沈みの影響を受けますし、粘膜下の骨が全く平らという訳でもないので、骨が尖っている部分が残っている場合には、粘膜が平らであっても、なぜか義歯で咬むと痛いということがおこることが出てきます。
なにしろ、義歯は、粘膜上のせているだけなので、自然な形とは言い難いものがあるのです。
そうはいっても、人間が作り出した、第2の永久歯のインプラントにも欠点が当然あります。
インプラントは骨と癒着し歯根膜がないために自分の歯は動くのに、インプラントは動かないという問題があるのです。
自分の歯並びにインプラントが混じる場合には、影響として、インプラントと自分の歯の間に隙間が出来る場合があり、年齢と共に自分の歯並びに変化が起きることを実感させられるものです。
そのためかみ合わせのチェックや定期的なメンテナンス時の咬合調整は、必要な要素となってしまいます。
それでも、しっかり咬めて自然な歯に近い使用感のあるインプラント治療は、欠損部位の第1選択であることに変わりはなく、やはり問題がないのであれば、ベストな治療となることが多いのもインプラント治療の特徴であるといえます。
インプラント治療のデメリット
インプラント治療は、かならずしもいいことばかりではありません。
- 手術が必要になる
これは、当面歯科医学が進歩しても変わらなさそうです。 - 治療期間が長い
インプラント治療は骨と向き合うため、骨の状態に左右されるのと骨が再生する期間待たないといけないことが問題です。 - 治療費が高額なこと
インプラント治療は、インプラント材料や器具、設備に費用がかかるため、一般的な消費財と比べると高額です。 - 通院する必要があります
医科の手術では、軟組織が中心で、1回の手術で治療が完結することが多いため、遠方でも、行きやすく、入院が必要となることも多いため、有名な先生をめがけて行けば済むことが多いのですが、インプラント治療では、インプラント手術が終われば完了ではなく、その後も、歯をつくらないといけないため、数回の通院が必要となるため、ご自身が通いやすいかどうかという問題が発生いたします。 - メンテナンス通院が必要となります
例えばがんの手術をした場合に、東京で手術を受け、メンテナンスは地元で行うというケースは多いと思いますが、インプラント治療では、保障と責任問題が発生するため、同じ医院に通わないと保障を受けられないというデメリットがあります。 - メンテナンスフリーにはなりません
インプラントも歯周病になるため、何も手入れなしでOKということはありません。元々その方にとって、歯を失うリスクが高かった部位なのですから、インプラントも問題が起きやすい場所であるといえます。(定期健診や歯磨きは欠かせません) - 老後身体が不自由になった場合どうするべきか?
インプラント治療の保障をされているところでも最長10年くらいですから、老後では、保障期間は過ぎているかもしれません。しかも、通院できなくなっている場合には、大きな問題となってしまいます。
最近では歯科往診が普及してきていることと、歯科衛生士も同伴の場合には、インプラントの取扱いに関しても把握できている場合が多く、不安は減ってきていますが、高齢化社会の今は、大きな問題の一つといえるでしょう。
インプラント老後
クオリティオブライフで元気な時にインプラント治療ができることで、よりしっかりと咬むことができることで、よく笑えたり、話しやすかったり、咬む力が義歯より強いので、胃腸への負担が減ったり、脳への血流が増して痴呆予防になったりとメリットも多いのですが、老後、自分で、老人ホームに入って、歯磨きが不自由になったりした場合、どうすればよいのかといわれると、難しい問題でもあります。
しかし、悪いことばかりではありません。まず、インプラントは、虫歯になりません。歯磨きが不自由になると、露出した歯根や歯間の虫歯が進行しやすくなってしまいます。虫歯の痛みは、激痛ですし、神経まで進んでしまうと、往診では、かなり治療は困難です。
私自身も30歳くらいの頃歯科往診に老人ホームや、病院、ホスピス、居宅に伺い診療を行ってきた経験がありますが、治療のほとんどは、義歯が中心で、歯の治療は応急処置的内容(治療精度があまりに落ちるため)になっていました。しかし、15年前の往診の際にも、インプラント治療がされている患者さんはたまにみかけましたが、おおきなトラブルは起きていませんでした。もちろんケアが行き届いている訳でもなく、診療所でチェックできるレベルでの精度でチェックした訳ではありませんが。
ただ、今後の老後ケアは、歯科医師側からすると、以前と比べ相当大変になるのは確実です。それは、8020運動などの効果から、歯が残っている人が増えており、インプラントが入っている人も相当増えているはずで、口腔内に補綴物が多数混在していることが、想像できます。
今までのように、往診は総義歯が中心ということは無くなっていくことでしょう。
いい要素も裏返せばある訳で、老後も歯が多数残っていると、咀嚼だけでなく、歩行にも影響を与えるので、寝たきりの人が減る可能性がありますが、寝たきりになる年齢が上がるだけで、いつかは寝たきりになるのかもしれません。
インプラントは、インプラント周囲炎にはなりますが、歯根のように根管がないため、根尖からの骨の炎症による、咬んで痛いや痛くて噛めないという状態にはなりにくく、最悪、自分の歯を抜歯するように、インプラントを除去することも可能です。
あまりに、インプラント治療を後ろ向きに考え、否定するのではなく、どうすれば、インプラントが長持ちするのかを考えた方が、いいように思います。年齢と共に、歯は減っていくのは仕方のないことであり、(増えることはありません)減っていくと、歯1本あたりの、負荷は増え続ける訳なので、残った歯が駄目になるリスクはより高くなります。インプラントを入れることで、1本当たりの負荷を増やさない期間を長くすることによって、残存している歯の寿命を延ばすことができ、そのためだけでも、インプラント治療を検討する余地があってもいいのではないでしょうか?
歯を抜くと骨の形が変わる?
インプラントフィクスチャーは、歯があった同じところに入ると思われている方がほとんどだと思いますが、実は違います。歯を抜くと骨の形は変わってしまいますし、歯周病に侵されたり、根尖病巣などを放置して慢性炎症が長かったり、咬合性外傷や抜歯のやり方などでも、歯槽骨の形状に影響を及ぼします。
特に外側の頬側骨(唇側)の骨が吸収してしまいます。それに増して、インプラントフィクスチャーは円柱形なので、周辺に1ミリ以上の骨がないと安定しません。そのため、さらに内側の舌側(口蓋側)にインプラントフィクスチャーの中心がきてしまうため、歯があった時と、インプラントが入った時では、位置が内側にずれるという現象が起きてしまいます。
インプラント治療の難易度を考える時、当然全部歯が無い方にインプラント治療を行うのは、高度な技術が必要です。しかし、全部歯がない方ばかりではなく、ひとつひとつのインプラント治療において、元あった歯の状態に近づける技術にも難易度があってしかるべきではないでしょうか?
一本のインプラント治療でも、自然な機能や美しさを確保した歯を人の手でつくるのは、非常に難易度が高いものですが、実際に気にされるのは、前歯などの見える部位なので、上の前歯のなどが一番難易度が高いともいえます。
また、歯を抜くと歯肉が下がり、歯肉が平らになってしまうため、歯冠乳頭の再現なども困難な治療の一つといえるでしょう。
即時荷重インプラントと柔らかい骨へのインプラントの違い

即時荷重インプラント=柔らかい骨用インプラントと思われがちですが、必ずしもそういう訳でもありません。
イメージ的には、早期荷重インプラントは、骨へのねじ込み強さが強く発揮できるインプラントフィクスチャー形状になっていて、必ずしも、骨密度が粗な隙間のあるような骨に埋入すると骨密度が上がる訳ではないのです。
早期荷重インプラントの形状は、先端が先細りになっていて、その斜面に圧をかけてねじ込むことで、高いトルクを発生させ、35N(ニュートン)を超える場合は、即時にアバットメントを取り付け、仮の歯を入れても、大丈夫とされていますが、骨のインプラントフィクスチャーへの細胞レベルでの接合は、48時間後以降から始まると考えられていて、骨とインプラントフィクスチャーがくっ付くという概念でいうとそれなりの時間がかかることには変わりがないのです。
ただ、35Nレベルでねじ込めている場合には、力が多少かかっても、影響がみられないという解釈の上での治療の流れが作れるということにあります。
臨床上で30Nや25Nしか出せない場合にはいつから、荷重をかけられるかなどは、臨床上で個別判断が求められるので、一律インプラント治療前から、即時荷重絶対可能とは言えない要素があります。
表面性状の違い
柔らかい骨へのインプラントへの考え方はどうでしょう?
即時荷重できるインプラントフィクスチャーだったら安心ということはないのです。骨を誘導できる訳ではないので。
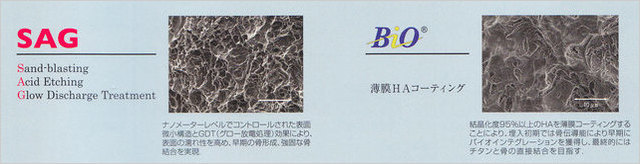
当然普通の円柱形チタンインプラントフィクスチャーと比べれば、即時荷重タイプのほうが、トルクがかかりやすいのでしっかり入れられます。しかし、柔らかい骨D4タイプでは、なるべく、ハイドロキシアパタイト(HA)コーティングされたインプラントフィクスチャーのほうが向いているといえるでしょう。骨を誘導する(骨伝導能)があるため、柔らかい骨でも早期の接合が可能となるためです。
ハイドロキシアパタイト(HA)のコーティングの膜の厚みも重要な要素となります。
チタンにHAコーティングされたものの剥がれやすさが問題になるのです。
このHAコーティングの被膜厚さに関しては、現在では、薄い方が剥がれる影響が少ないと思われています。
また、ノーベルバイオケア社は、即時荷重を得意とするメーカーですが、その目的のため、タイユナイトと呼ばれる表面性状は他社と比べるとやや粗く、早期に骨がつきやすくなる性状でつくられています。
表面性状が粗い場合や、HAの場合は、早期に骨がつきやすい代りに、インプラント歯周病にはなりやすいというデメリットも抱え込むことになります。表面粗さは1μ~2μがいいとされていますが、それ以上の粗さを伴う場合は、細菌感染もしやすいのです。
感染リスクを減らすため、通常よりやや深めのインプラントの埋入がいいとされています。
これらのように、インプラント形状と表面性状には違いがあり、それぞれ、適している場合とそうでない場合が出てきてしまいます。インプラント治療計画を行う際には、これらの要素を加味した上で行われていくのが、一般的です。
インプラント歯周病とインプラントフィクスチャーの表面性状
インプラントを入れる方は、何らかの理由で歯を失っている訳ですが、歯周病ではを失っている方は、インプラントも歯周病になるということは大いに気になるところだと思います。
インプラントフィクスチャー(インプラントが骨に埋まる部分)の表面性状は各インプラントメーカーでコンセプトが違いますし、企業秘密でもあります。しかし、チタンで出来ているということは同じです。
インプラントフィクスチャーは、スレッド(ねじ山)と表面の粗さの2つの要素で構成されますが、基本的にスレッドで初期固定を行い、表面粗さでオッセオインテグレーション(骨とくっつく)までの期間をコントロールしています。
表面の粗さは、0.5μ~2.5μくらいが一般的で、骨芽細胞は6μですが、研究結果からは、1~2μ(ミクロン)が最も反応がいいようです。インプラント鏡面の部分も骨と全くくっつかないという訳でもありません。
ことインプラント歯周病に関して言えば、表面が粗いインプラントの方が不利なこと。HA(ハイドロキシアパタイト)コーティングされたものは、骨を誘導する力があり早期にインテグレーションしやすくなりますが、細菌感染に関して言うと、チタン単体より、感染には弱いとされています。
このような要素を考えると、もともと歯周病リスクの高い方のインプラントの選択は、早期タイプやHAでないものの方が、感染した場合の骨吸収リスクが少ないと言え、なるべく表面の粗さの少ない(1~2μ)インプラントを選び、骨の治癒期間をしっかり待つ方が後々安心だと言えます。
プラトンインプラントシステムは、日本国産のインプラントです。
基本的には、ストローマン(ITI)システムをまねたシステムとなりますが、日本人に向いたきめ細やかな考え方により、個人的には、ストローマンのスタンダードタイプより使いやすくなっているのが特徴と言えます。
比較の対象としてストローマンのインプラントと比べてみると、まず気に入っているのが、サイズにあります。
ITIの場合スタンダードがφ4.1mmでナローがφ3.3mmワイドがφ4.8mmの3タイプとなりますが、プラトンでは、スタンダードがφ4.0mm、ナローがφ3.3mmでほぼ同じですが、この間にφ3.7mmというサイズがあるのです。
ワイドタイプもφ4.5mm、φ5.0mm、φ6.0mmと3種類と大幅にサイズが豊富なのです。
このことは、臨床上では大きな違いとなります。
ITIの場合、インプラントを埋入する際ほとんどの場合はスタンダードを選択します。日本人の場合、ワイドはほとんど入りません。骨の幅が足りないのです。
ナローはどうでしょう。実際には、極端にインプラントの直径が細くなりすぎて、咬合力を考えると臼歯部や力のかかる場所には、なるべく入れたくないなという心理が働きます。
そこで、3.7mmは重要なサイズなのです。スタンダードを入れるには、骨の幅が不足しているが、ナローをなるべく入れたくない場所が以外に多いのです。
ワイドはどうでしょう。これもまた、大臼歯部でもφ4.8mmはなかなか入れることは難しいのですが、4.5mm、5.0mmという2段階の選択ができるとなると、これもまた、スタンダードの4.0mmと4.5mmでスタンダードは余裕があるから、4.5mmまでは入るなとワンサイズ上げることが可能となるのです。
問題もあります。それは、ストックが増えるということです。予備を十分に用意しておかないと、いけないというのはややネックになります。
それぞれの利点
その他の点でいうと、ストローマンとプラトンの違いとして、インプラントフィクスチャーにスレッドが切ってあるかどうかという違いがあります。
これも大きな要素となるのですが、インプラントの埋入が無事成功し、インプラントフィクスチャーが骨とくっつく訳ですが、しっかりくっついたかどうかは分かり難いのです。
ヒーリングキャップを外すには、時計と反対方向の埋入方向とは逆方向の外れる方向に力をかける必要がありますが、ヒーリングキャップが外れにくい時があるのです。その場合、かなりの力がかかるのですが、ねじ山だけでは、骨とのくっつきが甘いとインテグレーションが剥がれてしまう可能性が全くない訳ではないのです。
特に上顎の柔らかい骨の場合や、人工骨を併用した場合は要注意となります。スレッドが切ってあると、そこに骨が入り込み、逆回転を行っても骨がひっかかり、かなりの力に耐えるようになる可能性が出てきます。
ヒーリングキャップを外す行為はいつも心臓がドキドキしますが、それは、今までの努力が水の泡となる可能性を考えると、埋入時に匹敵する緊張感があるのです。
ヒーリングキャップにも違いがありますが、ITIはやや膨らみがあるのに対して、プラトンは平面な感じです。
これは、平面型のヒーリングキャップのほうが安心です。それは、インプラント手術が終わり治癒を待つ間、仮義歯を入れておくことがあるのですが、義歯の内面がヒーリングキャップが膨らんでいると押されて、外れにくくなる危険性が高くなるからです。平面型の場合は、義歯内面がインプラントフィクスチャーのネジを押す力がかかりにくく、外すときの緊張感も減ります。
土台となるアバットメントについてですが、もともと、アバットメントの互換性があることから、プラトンを使用し始めましたが、それは、フィクスチャーのネジ内面の規格が同じだからです。ITIのソリッドアバットメントは細く、切れ込みと、平面をつくることで、補綴物の維持を図りますが、細いので、技工士さんが模型を作って作業をする際、模型を壊しやすいのです。模型が壊れるとやはり、数本のブリッジや連結タイプの場合、合わなくなってしまいます。
プラトンの場合は、ITIのアバットメントより太く、切れ込みではなく、平面を4面使用した形状により、維持を図るため、模型上で折れにくく、技工士さんが、作りやすくなるため、適合のエラーがずいぶん少なくなります。
このあたりの使いやすさは、後発の商品でITIの問題点を改良した上で商品化されたのだなと感じさせられるものですが、オリジナルという概念や、ITIストローマンが世界的商品であるのに対して、プラトンは、日本中心と商品の営業力には大きな差があるように感じます。
ストローマンが勝っている点もあります。それは、インプラントフィクスチャーの表面性状です。ITIもプラトンもチタンの表面を粗し骨とくっつきやすくしていますが、ITIの研究のほうが進んでいるのでしょう。インプラントが骨とくっつくまでの期間が早いのです。
ただ、プラトンには、HAコーティングされたインプラントフィクスチャーがあり、柔らかい骨や骨とインプラントに隙間がある場合には、骨を誘導する力があるHAのほうが有利です。
チタンからHAが剥がれる可能性という問題がありますが、プラトンの場合は、HAの被膜を薄くすることで、はがれにくくするという技術で対応されているようです。
だんだんプラトンファンとなってきたのですが、やはり、インプラント初心者は、ブランド力の強い、ノーベルバイオケアや、ストローマンを選びます。
なぜなら、何個もインプラントシステムを購入することはできないからです。
一つのシステムを十分理解し、使い慣れた上で、比較をおこなっていき、いいものを選ぶという行為の中で、私の中では、プラトンシステムが優位になってきました。
プラトンは車でいうとトヨタのような会社のように思います。ヨーロッパ系やアメリカ系に負けないように国産のインプラントメーカーのプラトンさん頑張ってね。
アストラテックインプラントシステムは、数年前まで、正直あまり好きではありませんでした。
それは、当時インプラントフィクスチャーの長さが、9ミリからしかなく8ミリしか入らないケースも多かったことや(今は6ミリからある)、マイクロスレッド(ねじ山)が小さいため、4.0Sのような円柱形の場合、骨に埋入される時の初期固定に不安を感じてしまうデザインであったこと。
4.5がアストラの基本デザインとなると思いますが、外開きデザインの4.5というサイズは日本人の顎には太すぎて、埋入できる症例が限られてしまっていたこと。上顎のソケットリフトやサイナースリフトを行う症例の場合は、4.0なんかだと上顎洞に落ちてしまいそうなイメージを連想してしまっていたことなどがあり、メインのインプラントシステムを選ぶ場合、オールラウンドに使用するインプラントとしては選び切れなかったというところでしょうか。
アンプルも遅れていて、インプラントフィクスチャーを直接専用ピンセットではさみ埋入ジグにセットした後埋入しなければならず、あれ?という感じでした。
レンチもトルクを測ることができず勘でアバットメントをねじ込むという具合でした。
今考えると遅れていたのでしょう。後から開発されたレンチは、後発な分よく出来ています。
最近のアストラは、表面性状がオッセオスピードとなり、オッセオインテグレーションまでの期間が短縮され、早期に仮歯を入れやすくなったことや、アンプルも他社と同レベルの操作性となり、単独使用可能な長さが6ミリからのインプラントフィクスチャーの開発により、避けていた要素がずいぶん減りました。
TXというタイプなどは、他社を追い越した発想により先進性のあるインプラントシステムに変貌しているように思います。
マイクロスレッドは、インプラント周囲骨の吸収が少ないデザインとされ、マイクロスレッドの無いインプラントフィクスチャーより骨吸収の心配が少ないのは大きな利点といえるでしょう。
ただ、実際には、骨吸収して、マイクロスレッドが骨外に出てしまった場合は、凹凸があるので、スレッドの無いタイプより、歯周病の影響を受けやすくなるのではないかと想像してしまいます。全く、マイクロスレッドが骨外に出ていない場合は、かなり安定した骨を維持しやすいでしょう。
表面性状のオッセオスピードも粗すぎることもなく、インプラント歯周病に関しても安心しやすい方に入ります。
このような要素を考えると、アストラのインプラントシステムの進化の方向性が適切だと感じられ好みになってきたように思います。
歯槽骨の分類
インプラント治療における歯槽骨分類の4つの特徴について詳しくご紹介いたします。
ヘンメルとユングの分類

Class0:歯冠部位に最少の欠損しかなく骨 構造にほとんど変化がない
Class1:無傷な骨壁をもつ抜歯窩
Class2:骨壁に部分的な吸収がある抜歯窩
Class3:唇(頬)側骨壁がほとんど吸収している抜歯窩
Class4:水平的に欠損した歯槽堤形態
Class5:水平・垂直的に欠損した歯槽堤形態
カウッドとハウエルの分類(上顎)
Class1:有歯顎堤(抜歯前)
カウッドとハウエルの分類(下顎)

Class1:有歯顎堤(抜歯前)
Class2:抜歯直後の歯槽顎堤形態
Class3:抜歯から時間が経ち、再骨化歯丸みを帯びた歯槽堤形態。十分な幅と高さあり。
Class4:十分な高さはあるが、幅が不足するナイフエッジ状の残存歯槽堤。
Class5:歯槽突起が完全に吸収した平坦な顎堤。
Class6:顎骨基底部にまで及ぶ吸収を伴う陥凹した顎堤。
シーバートの欠損部歯槽堤の分類

Class1:歯槽堤の高さは正常だが、唇(頬)舌側的幅径が喪失している状態
Class2:歯槽堤の垂直的高径が喪失している場合。
Class3:歯槽堤の垂直的高径および唇(頬)舌的幅径の両方が喪失している場合。
メリルらによる下位分類

メリルはカウッドとハウエルの分類をより細分化しました。
Class2A:
ミッシュの骨質/
骨密度の分類

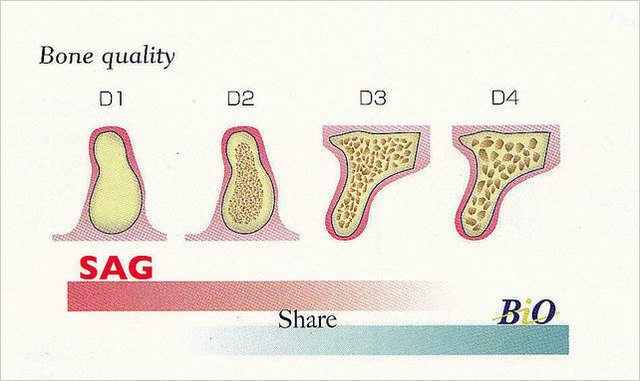
骨質をハンスフィールド値D1~D4に分類
D1:>1250:大部分が皮質骨
インプラントにおけるCawoodとHowellの歯槽骨分類
この分類法は無歯顎の300人の頭蓋骨のサンプルから導き出されて研究結果の論文で、上下顎歯槽堤共にベースの形状は、抜歯後も比較的安定したままなのに対し、歯槽突起の形状は垂直軸と水平軸で非常に有意であり、一般的には、歯槽突起の形状の変化は予測可能なパターンに従います。これらのことから、インプラント治療を行う際のインプラント治療の難易度やゴールの設定に大いに役立ち、術後のメンテナンス時にも、問題を予測することでトラブル回避にもつながります。
インプラント治療のお問合せ・ご相談はこちら
東京でインプラント治療や当院についてわからない点やご相談などございましたら、
お電話もしくはお問合せフォームよりお気軽にご連絡ください。
- インプラント治療の方針について詳しく教えてほしい。
- 歯科医院によってインプラント治療費は違うの?
- インプラント治療のメリットは何ですか?
- インプラント手術は痛くありませんか?不安なんですけど…
- インプラント治療期間はどれくらいかかりますか?
このようなご質問、ご相談でも結構です。国際・日本口腔インプラント学会所属の院長が質問の返答をさせていただきます。お問合せをお待ちしております。
医院案内
診療日・診療時間
月曜日~金曜日
(土・日・祝は休診)
10:00~13:00
14:00~19:00
※完全予約制です